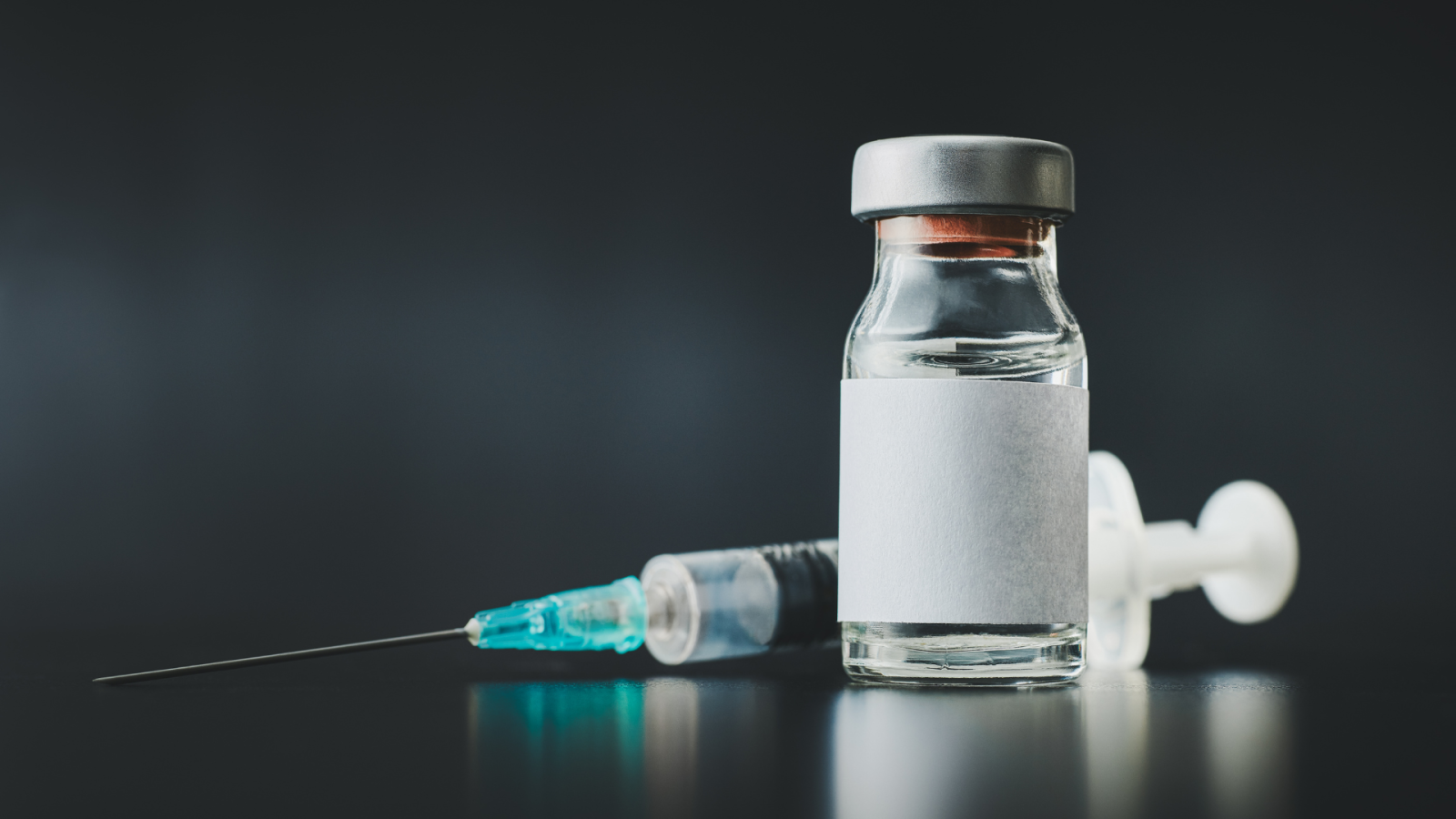
Partiamo da qui per raccontare una storia lunga, che ancora non si è conclusa.
È il 1991, la commissione per i vaccini dei Centers for Diseases Control (ACIP, Immunization Practices Advisory Committee) consiglia per la popolazione degli Stati Uniti la prima dose di vaccino per il virus dell’epatite B (HBV) alla nascita (che vuol dire entro 24 ore dalla nascita). Le successive due dosi dopo uno e sei mesi.
La vaccinazione per HBV alla nascita protegge completamente dal rischio di un’infezione che nel bambino è particolarmente grave: nel 90% dei casi diventa cronica (il virus non verrà mai eliminato dall’organismo) e a sua volta l’infezione cronica si traduce in un rischio elevatissimo di sviluppare nel tempo cirrosi epatica e tumore del fegato. La vaccinazione alla nascita protegge anche dal rischio di trasmissione del virus durante il parto da parte della madre eventualmente positiva (in molti adulti l’infezione è cronica ma asintomatica e quindi non consapevole).
Il risultato è che in 19 anni (1990-2019) i casi di epatite B acuta nella fascia di età 0-19 anni sono diminuiti del 99% (da 2.180 a 13) e in quella 20-29 anni del 97% (da 7.261 a 218).
Insomma, è andata molto bene.
Questo però succede negli Stati Uniti, e negli altri Paesi che hanno introdotto la stessa modalità di prevenzione. In quelli a basso reddito, come molti Paesi africani, invece le cose vanno diversamente.
«I bambini e le bambine in Africa hanno disperatamente bisogno di proteggersi dall’infezione del virus dell’epatite B. Globalmente, due terzi dei circa 1,5 milioni di nuove infezioni croniche da HBV nel 2019 sono state in Africa e la maggior parte nei bambini, specialmente nei neonati. Il 90% dei bambini e le bambine infettati alla nascita lo rimane, con un rischio del 25% di morte per cause legate al HBV, compreso il tumore del fegato. Nonostante questi rischi, meno del 10% dei nuovi nati in Africa riceve una dose di vaccino per HBV alla nascita, riporta un articolo sul Lancet.
Leggendo questi dati è difficile non pensare semplicemente che sarebbe importante aumentare la copertura vaccinale per l’epatite B nei bambini e le bambine africani. E infatti un Paese dove l’epatite B è endemica come la Guinea Bissau ha deciso di partire con le vaccinazioni alla nascita per HBV dal 2027, grazie al supporto di Gavi Alliance, l’organizzazione internazionale che promuove l’accesso ai vaccini.
Ma questi vaccini son proprio necessari?
Ma qualcuno quei dati li ha letti con un occhio diverso. Infatti, proprio in quegli Stati Uniti che nel 1991 hanno introdotto con tanto successo le vaccinazioni per HBV alla nascita, è diventato presidente Donald Trump, che ha nominato Robert F. Kennedy a capo del Dipartimento per la Salute. E Kennedy ha una lunga storia di convinto sostenitore della pericolosità e non utilità dei vaccini, specialmente di quelli per l’infanzia. E da Kennedy dipendono gli enti federali di sanità pubblica come il CDC, la FDA, il NIH.
Per cui a capo di questi enti, o nelle commissioni che devono consigliare e decidere sui i vaccini, Kennedy ha nominato persone di sua fiducia che, o per convinzione personale o per opportunismo politico, lo stanno aiutando attivamente a indebolire e rivedere le politiche vaccinali negli USA.
Per esempio, il 5 dicembre 2025 il nuovo ACIP di Kennedy e Trump ha rivisto le raccomandazioni per diversi vaccini, compreso quello per HBV somministrato alla nascita, la cui opportunità andrà eventualmente valutata in base al rischio di infezione stimato caso per caso. Il messaggio, chiaro e forte che arriva alla popolazione, è che i vaccini sono più pericolosi delle infezioni e delle malattie che dovrebbero prevenire, e quindi è meglio valutare se sia proprio il caso di correre il rischio.
Del resto, due protagonisti della rivoluzione in corso (Marty Makary, a capo della FDA, e Jay Bhattarachaya, a capo del NIH) hanno in più occasioni criticato gli enti che ora guidano, accusandoli di essersi affidati a studi di scarso rigore scientifico, mentre loro ora stanno ripristinando una Gold Standard Science che servirà a riguadagnare la fiducia nella scienza e nella ricerca persa dagli americani durante la pandemia.
E allora, nel nome della Gold Standard Science, Robert Kennedy ha iniziato a perseguire attivamente un suo chiodo fisso, perché ora che è a capo del Dipartimento per la Salute finalmente può farlo: mettere su degli studi disegnati appositamente per dimostrare la pericolosità delle vaccinazioni per l’infanzia, a partire dai nuovi vaccini.
Il confronto insensato tra vaccino e nessun vaccino
Ovviamente, prima di essere autorizzato all’uso, un vaccino nuovo viene sempre messo a confronto con quello precedente per valutarne l’efficacia. Quello che vuole Kennedy però è qualcosa di diverso: è il confronto tra il vaccino e nessun vaccino, perché non vuole valutarne l’efficacia ma la pericolosità. E questo crea dei problemi, perché implica un campione di bambini e bambine che ricevono il vaccino e uno che invece non lo riceve.
E agli occhi di Kennedy, bambini e bambine della Guinea Bissau, così poco vaccinati, saranno un ottimo campione per vedere che succede se il vaccino per HBV lo fai o non lo fai. O almeno non lo fai alla nascita ma più tardi, almeno sei settimane dopo.
Il tempo però stringe, bisogna agire prima che parta il nuovo calendario vaccinale. Per questo il Dipartimento per la Salute americano ha risposto affermativamente alla richiesta di finanziamento per 1,6 milioni di dollari, inoltrata direttamente da un team di ricercatori della University of Southern Denmark (SDU), per condurre uno studio che durerà 5 anni e che coinvolgerà 14.000 neonati di cui metà saranno vaccinati alla nascita e metà dopo sei settimane.
Il team è noto per aver condotto altre ricerche analoghe, sempre in Guinea Bissau, per essersi specializzato negli anni nella ricerca dei Non Specific Effects (NSE) dei vaccini, ovvero effetti diversi da quelli per cui un vaccino è stato messo a punto che in teoria spaziano da inattesi effetti benefici, come la copertura contro altri agenti infettivi, a tutte le possibili reazioni avverse.
Peccato che queste ricerche siano state recentemente oggetto di critica per loro inconsistenza e parzialità. Ed ecco la descrizione del trial clinico:
Lo scopo di questo finanziamento è di valutare gli effetti della vaccinazione monovalente per l’epatite B (HBV0) su mortalità e morbidità nelle prime fasi di vita, e anche gli effetti a lungo termine sul neurosviluppo, mediante uno studio randomizzato in Guinea-Bissau
Da quello che possiamo leggere è chiaro che lo studio non vuole valutare l’efficacia del vaccino per HBV (approvato ormai da molti anni), ma non vuole nemmeno confrontare l’efficacia sulla popolazione di una vaccinazione perinatale con una fatta a sei settimane (per quello cinque anni di follow up sarebbero una finestra troppo corta) e non vuole cercare NSE nei bambini vaccinati. Lo studio vuole solo cercare di dimostrare gli effetti avversi del vaccino per HBV sul bambino, andando a confrontare mortalità, morbidità e disturbi del neurosviluppo tra bambini vaccinati e non vaccinati.
Robert F. Kennedy, del resto, ha già sostenuto che ci sia un’associazione tra vaccino per HBV e autismo tenuta nascosta dai CDC, e quindi i 5 anni previsti per lo studio sarebbero il tempo necessario a vedere confermate le sue aspettative.
Allo stesso tempo, sia Trump che Kennedy considerano trascurabile il rischio di contagio per epatite B nei bambini, sostenendo che la trasmissione dell’HBV (che avviene tramite fluidi corporei) sia associata essenzialmente ai rapporti sessuali e all’uso di stupefacenti in vena, che quindi non riguardano né neonati né i bambini in generale, che quindi non c’è motivo di vaccinare.
Non per niente il 5 gennaio scorso Donald Trump, con un post su Truth, ha esortato le mamme statunitensi a non vaccinare i propri bambini contro il virus dell’epatite B, ma ad aspettare fino ai 12 anni, o anche oltre.
Che fine ha fatto l’etica della ricerca?
Purtroppo, la situazione in molti Paesi africani non è quella occidentale. La bassa copertura vaccinale, che rende i bambini della Guinea Bissau un buon campione per l’esperimento di Kennedy, implica anche un’alta diffusione del virus nella popolazione (un bambino su cinque è positivo), il che espone bambini e bambine che nasceranno e non saranno vaccinati a un rischio molto alto rispetto a quelli che invece lo saranno.
Ed ecco che, a prescindere dall’utilità dello studio, iniziano a delinearsi chiaramente forti questioni etiche. Uno studio che espone in una fase critica e in modo deliberato una parte della popolazione a un rischio molto ben caratterizzato ed evitabile (visto che un vaccino esiste e funziona bene) è apertamente in contrasto con quanto afferma la Dichiarazione di Helsinki:
I benefici, i rischi, gli oneri e l’efficacia di un nuovo metodo dovrebbero essere valutati rispetto a quelli dei migliori metodi profilattici, diagnostici e terapeutici attualmente disponibili. Ciò non esclude l’uso del placebo, o l’assenza di trattamento, negli studi in cui non esistono metodi profilattici, diagnostici o terapeutici comprovati
In questo caso infatti un vaccino esiste.
Ovviamente il sospetto è forte che questo studio venga effettuato in Guinea Bissau non solo perché ci sono molti bambini non vaccinati per HBV, ma perché né negli USA né in Danimarca un disegno di studio così concepito verrebbe mai approvato. Del resto, non risulta che il team danese abbia chiesto l’autorizzazione di un comitato etico oltre a quello della Guinea Bissau, mentre dovrebbe esserci sia quella dell’ente che finanzia che quella dell’ente finanziato.
Questo apre la porta su una seconda questione etica, relativa all’utilità effettiva dei risultati di uno studio che non ha avuto le necessarie autorizzazioni da parte dei vari comitati etici coinvolti e che pertanto non potranno essere né pubblicati su riviste valide, né citati ufficialmente, ma solo utilizzati per fare propaganda, non Gold Standard Science.
Per rendere la cosa ancora meno trasparente, una giornalista danese avrebbe anche ottenuto delle email scambiate tra i ricercatori danesi e funzionari del Dipartimento per la Salute USA che attesterebbero accordi e indicazioni precedenti la presentazione della domanda. Se questo fosse vero, Robert F. Kennedy avrebbe direttamente organizzato e combinato la concessione del finanziamento per uno studio essenzialmente di suo esclusivo interesse.
Lo spettro del Tuskegee Study
Il giudizio della comunità scientifica quando la notizia dello studio si è diffusa è stato molto critico, e più d’uno ha fatto immediatamente collegamenti con il famoso e famigerato esperimento di Tuskegee del 1932. Capire le criticità di quell’esperimento ci può aiutare a capire le criticità dello studio attuale.
Il “Tuskegee Study of Untreated Syphilis in the Negro Male” rimane una pagina nera della storia della ricerca medica, che oggi qualsiasi comitato etico non prenderebbe nemmeno in considerazione. Scopo dell’esperimento era studiare la progressione della sifilide, una malattia estremamente diffusa ai tempi e trattata con il Salvarsan, un composto a base di arsenico abbastanza tossico e poco efficace, anche perché difficile da gestire per il medico. Per lo studio fu individuato a Macon County, in Alabama (una zona estremamente povera, dalla popolazione essenzialmente nera e di basso livello socioeconomico impegnata in lavori di manovalanza agricola), un campione di 600 persone. Di queste 399 avevano contratto la sifilide, le rimanenti 201 erano il braccio di controllo.
I 600 soggetti parteciparono volontariamente allo studio, in cambio della promessa di qualche visita medica e pasto caldo. Ma nessuno chiese loro il consenso informato, ovvero nessuno li informò della loro condizione (che da soli non erano in grado di comprendere): gli fu detto semplicemente che avevano bad blood, sangue cattivo. Infine, e sicuramente l’aspetto eticamente più critico dello studio, quando nel 1947 la penicillina divenne ufficialmente disponibile come rimedio anche per la sifilide, i partecipanti allo studio non vennero informati dell’esistenza di una terapia efficace e non vennero trattati. Anzi lo studio continuò a lungo: fu interrotto ufficialmente solo nel 1972.
Per molti anni quindi le persone incluse nello studio morirono, contagiarono e fecero ammalare altre persone, nonostante dal 1947 fosse disponibile un trattamento che li avrebbe potuti curare in modo efficace.
La conclusione, che oggi dovrebbe essere scontata per tutti, è che non è etico non offrire un trattamento efficace se è disponibile, anche se questo compromette il rigore dello studio.
Lo stesso principio viene applicato per esempio in alcuni trial clinici con pazienti oncologici in cui si confronta un trattamento sperimentale con lo standard of care, il trattamento approvato ufficialmente per quel tumore. Se nel corso dello studio emerge chiaramente che il trattamento sperimentale consente una sopravvivenza significativamente maggiore rispetto allo standard of care, verrà offerto anche al gruppo di controllo. L’aspetto etico prevale, anche se questo non consentirà di confrontare con precisione la sopravvivenza totale (overall survival) tra i due gruppi.
Un esempio recente è il trial clinico di fase 3 Laura per Osimertinib nel tumore del polmone (NSCLC).
Se un trattamento efficace esiste, bisogna offrirlo
Lo stesso principio è stato applicato anche recentemente, nel 2021, con gli studi per l’approvazione dei nuovi vaccini per Covid-19. Quando dal confronto del numero di contagi e di decessi tra chi aveva ricevuto il vaccino e chi aveva ricevuto il placebo è emerso che i vaccini allo studio avevano un’efficacia compresa tra il 90 ed il 95%, una volta approvati per l’uso in emergenza si è ritenuto inevitabile, per motivi etici, procedere all’unblinding, cioè all’interruzione della condizione di doppio cieco dello studio randomizzato per consentire a chi aveva ricevuto il placebo, se riteneva, di ricevere il vaccino. Scelta che è stata anche fortemente criticata da alcuni membri della comunità scientifica che ritenevano non più validi gli studi di efficacia e di sicurezza di quei vaccini perché di fatto il ramo placebo dello studio non c’era più.
Ma sebbene le strategie dei produttori per consentire a chi aveva avuto il placebo di affrontare la pandemia vaccinato siano state diverse, il principio ispiratore è stato lo stesso: non è etico, per motivi di studio, non offrire un trattamento efficace, se è disponibile.
In nome della Gold Standard Science, anche per uno studio da portare avanti in un Paese africano si devono applicare le stesse rigide normative che valgono per americani e danesi.
Alla data in cui scriviamo non è chiaro se lo studio sarà effettuato oppure no. Il 16 gennaio scorso si leggevano sul Guardian le parole di Yap Boum, funzionario dell’Africa CDC (organizzazione non associata ali CDC statunitensi), che annuncia che lo studio è stato bloccato per evidenti questioni etiche (It’s of importance for Africa CDC to have evidence that can be translated in policy, but this has to be done within the norm. So we are glad that at this point the study is being cancelled…). Poche ore dopo su Scientific American viene pubblicata la smentita: lo studio andrà avanti regolarmente, come previsto. Da documenti diffusi sotto forma anonima dall’interno dei CDC e acquisiti dalla newsletter Inside Medicine si evince che gli autori avrebbero apportato alcune modifiche al protocollo, presumibilmente nel tentativo di superare gli ostacoli etici. Ma senza affrontarli concretamente.
Il 23 gennaio, un articolo sul Guardian riporta che il ministro della salute della Guinea Bissau, appena nominato dopo il colpo di stato dello scorso novembre, ha dichiarato che lo studio è stato interrotto. E ha chiesto la collaborazione di un team dell’Africa CDC per valutare gli aspetti etici. Il Dipartimento per la Salute degli Stati Uniti, finanziatore dello studio, definisce l’Africa CDC a powerless, fake organization, una falsa organizzazione, priva di potere. Nessun passo indietro, quindi.
L’ombra del colonialismo scientifico
Si pone a questo punto un’ulteriore questione etica: che diritto ha un Paese che quasi un anno fa ha interrotto ogni aiuto in campo sanitario a quelli a basso reddito chiudendo di fatto USAID, che ha appena ufficializzato la sua uscita dall’Organizzazione mondiale della sanità perché non interessata a partecipare alla cooperazione internazionale in campo sanitario, di pretendere di portare avanti uno studio che coinvolgerà i bambini di una nazione a basso reddito senza portarle alcun vantaggio?
Della questione si interessa anche la rivista Nature, con un articolo in cui Boghuma Titanji, ricercatrice presso la Emory University ma originaria del Camerun, fa presente che le polemiche sollevate da uno studio fatto in un Paese povero che non sarebbe considerato accettabile in un Paese ricco rischiano di trasformarsi in una situazione di pericolo molto più vasta, perché non riguarda solo i bambini e le bambine che non saranno vaccinati nel corso dello studio, ma alimenta sfiducia e paura anche verso altri vaccini sia nella popolazione della Guinea Bissau che di altri Stati africani. Si avrebbe cioè l’effetto di contribuire a far crescere l’esitazione vaccinale in Paesi dove è già difficile raggiungere una buona copertura a causa delle difficoltà economiche.
E, più in generale, potrebbe crescere una reazione di sfiducia e di rifiuto per la scienza e la medicina portata dai Paesi occidentali, che sempre più spesso viene vista non come un aiuto ma come una forma di neocolonialismo scientifico, un approfittarsi della precarietà delle nazioni africane per fare studi e ricerche che non faremmo a casa nostra.
Un esempio recente è quello del Burkina Faso, in cui il nuovo governo di Ibrahim Traoré lo scorso settembre ha interrotto bruscamente le ricerche della ONG Target Malaria basate sull’uso di zanzare geneticamente modificate come forma di controllo della malattia.
L’insistenza del Dipartimento per la Salute statunitense, ma ovviamente di Robert F. Kennedy, nel voler portare avanti uno studio non utile né etico in un Paese che da questo studio non avrà alcun vantaggio, che allo studio ha già detto di no, al solo scopo di cercare evidenze utili a modificare il calendario vaccinale in America, è un ottimo esempio di cosa non è Gold Standard Science.
«Gli africani vogliono risolvere i problemi africani, non soddisfare la curiosità di questo o quel finanziatore», è il commento del nigeriano Abdulhammad Babatunde, medico ed esperto in Global Health.